Η πρώτη μελέτη για τη θεραπεία του μέτριου έως σοβαρού εκζέματος σε βρέφη και παιδιά 6 μηνών έως 5 ετών με ένα βιολογικό φάρμακο (μονοκλωνικό αντίσωμα) αντί για ανοσοκατασταλτικά φάρμακα
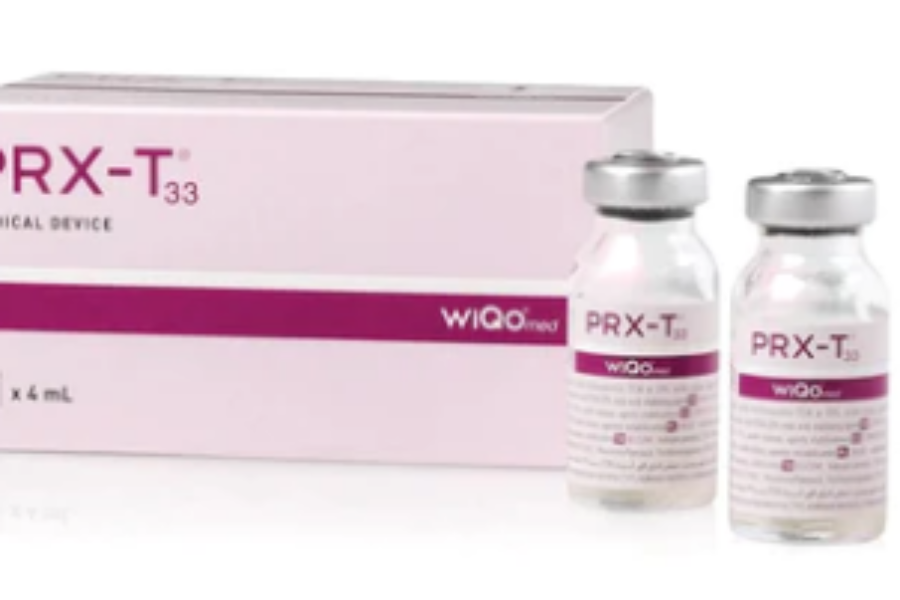
Τι είναι το PRX- T33; Είναι ένα ιατρικό σκεύασμα με πιστοποίηση CE και πατενταρισμένη φόρμουλα, το οποίο δημιουργήθηκε μετά από χρόνια έρευνας και συνδυάζει καθορισμένες ποσότητες υπεροξειδίου του υδρογόνου και

Επιτέλους φτάνει ο μήνας που για τους περισσότερους σημαίνει διακοπές! Τον τελευταίο καιρό έχουμε δει παντού ειδοποιήσεις για τον μεγάλο αριθμό μωβ μεδουσών που υπάρχουν φέτος σε πάρα πολλές ελληνικές

Οι ιοί Ζίκα και δάγγειος πυρετός αλλάζουν τη μυρωδιά των ποντικών και των ανθρώπων που μολύνουν, αναφέρουν ερευνητές σε τεύχος του επιστημονικού περιοδικού Cell. Το αλλοιωμένο άρωμα προσελκύει τα κουνούπια,

Ένα από τα μεγαλύτερα αισθητικά προβλήματα που αντιμετωπίζουν σχεδόν όλες οι γυναίκες κάποια στιγμή στη ζωή τους, ανεξαρτήτως σωματικού βάρους, είναι η κυτταρίτιδα. Το πιο πιθανό είναι να έχετε έρθει

Δεν είστε σίγουροι/ες για το ποιες ώρες είναι ασφαλές είναι να βγείτε στον ήλιο, ακόμα και μετά από τις επίσημες συστάσεις και τις συμβουλές των δερματολόγων σας; H Α’ Πανεπιστημιακή

Οι βιοψίες δέρματος δεν είναι διασκεδαστικές: οι γιατροί χαράζουν μικρά κομμάτια ιστού για εργαστηριακές εξετάσεις, αφήνοντας τους ασθενείς με επώδυνες πληγές που μπορεί να χρειαστούν εβδομάδες για να επουλωθούν. Αυτό

Πλησιάζουμε τα μέσα Μαΐου και έχουμε ήδη αρχίσει να μπαίνουμε σε πιο καλοκαιρινη διάθεση! Και παρόλο τον ενθουσιασμό μας, μερικές φορές καταλήγουμε να αγχωνομαστε για την εμφάνισή μας. Οι πιο
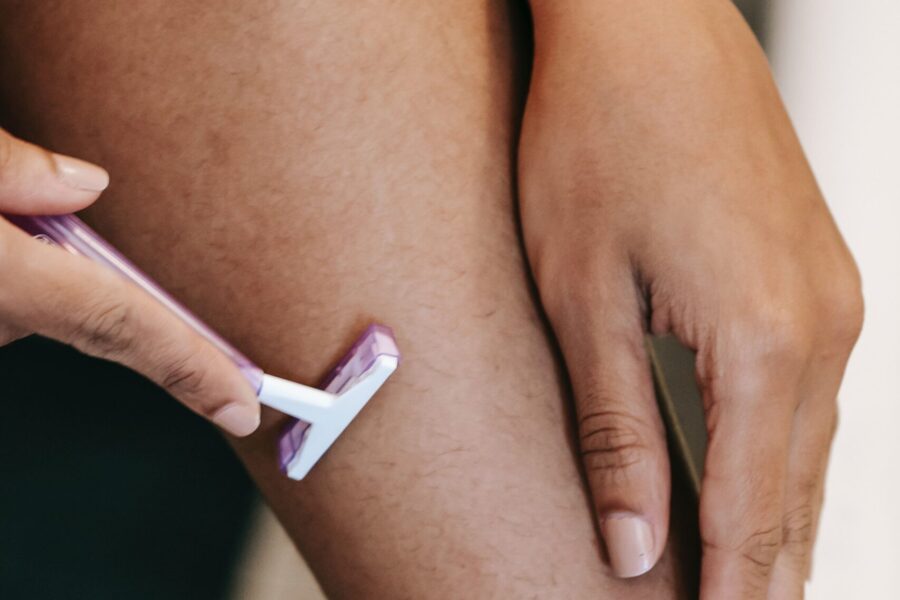
Η αποτρίχωση με laser αποτελεί πλέον την πιο διαδεδομένη μέθοδο αποτρίχωσης, καθώς προσφέρει μόνιμο αποτέλεσμα, αποφεύγουμε τις δυσκολίες των “συνηθισμένων”μεθόδων όπως πχ ερεθισμοί από το καθημερινό ξύρισμα και τις κρέμες

Ποιος δεν αγαπάει την άνοιξη!! Επιτέλους ανεβαίνει η θερμοκρασία, βλέπουμε περισσότερο φως, ανθίζουν τα πάντα γύρω μας δίνοντας εξαιρετική ομορφιά.. Δυστυχώς όμως, πολύ μεγάλη μερίδα ανθρώπων ταλαιπωρείται από τις εποχικές


